抗うつ薬の副作用
ベンゾジアゼピン系睡眠薬の副作用と中止の仕方
抗うつ薬の副作用
精神科で用いられるほとんどの薬は口から入り、腸から吸収され全身に行きわたります。
薬は脳の特定の場所に作用して効果を発揮しますが、その場所にだけ薬を作用させることは出来ません。薬物療法の問題は、本来必要がない場所にも薬が作用してしまうことと関係しています。例えば、うつ病の治療で最もよく使われる抗うつ薬(SSRI, SNRI)は、大脳皮質のセロトニンやノルアドレナリンの再取り込み部位に作用して気分や意欲を改善します。しかし、同時に腸の上皮細胞に作用して下痢を起こすことがあります。また、SNRIは全身の交感神経を刺激して頻脈や高血圧を引き起こすこともあります。さらにこれらの薬は嘔吐中枢と呼ばれる脳部位に作用して吐き気を引きおこすことがあります。
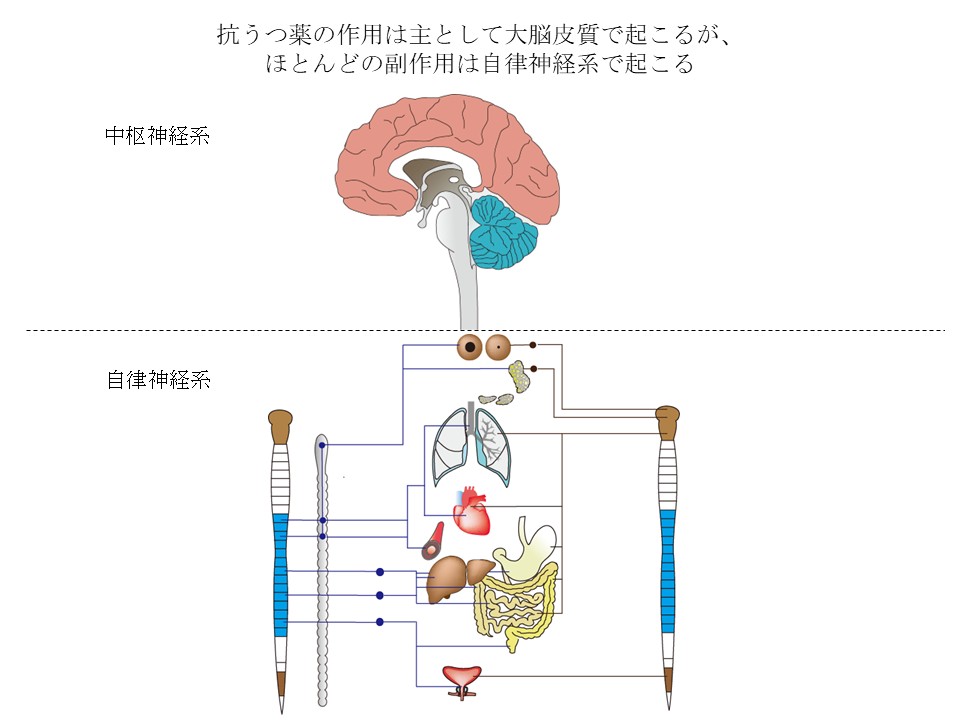
薬の効果も副作用も個人差があります。ある人は少量の薬で強い副作用が出ることもあるため医師は少量から慎重に薬を増やして効果が出るのを待ちます。抗うつ薬の場合、副作用が初めに出ますが、副作用の多くはそのうちに無くなります。小さな効果が出るのは2週間以上たってからです、そして、最大の効果を得るためには2か月以上かかります。投与後、数カ月たってから現れる副作用もあります。SNRIによる血圧上昇は投与後しばらくしてから出る事もあります。軽度であれば問題ありませんが、抗うつ薬を変更する必要があるかも知れません。ミルタザピンという抗うつ薬は、食欲が出るため体重増加が起こることがあり、何か月かたって体重が増加することがあります。この場合も抗うつ薬の変更が必要になるかも知れません。
ベンゾジアゼピン系薬物の副作用と中止の仕方
ベンゾジアゼピン系薬物の長期処方の適正化を推進するため2018年度診療報酬改定では、不眠や不安の症状に対し12カ月以上、ベンゾジアゼピン系の抗不安薬、睡眠薬を長期処方している場合、診療報酬を減点することが決まりました。これは、国が医師に対して「ベンゾジアゼピン系の薬物の長期処方は止めましょう」という指導なのです。それでは、なぜベンゾジアゼピン系薬物は長期の服用が好ましくないのでしょうか?ここでは、国による適正化が推進される背景について説明し、次に、ベンゾジアゼピン系睡眠薬の減量、中止の実際の方法について解説します。
適正化が必要な背景(薬物依存と常用量依存)
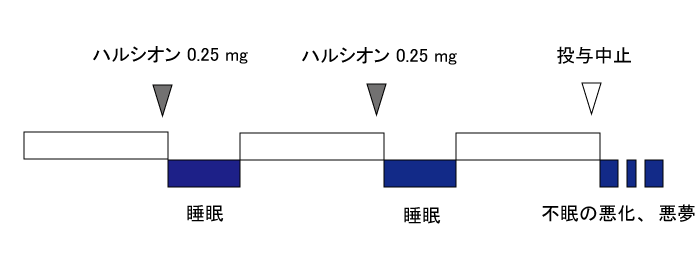
ベンゾジアゼピン系薬物には、抗不安薬と睡眠薬があります。どちらも似たような作用を持っていますが、睡眠薬として用いられるものをベンゾジアゼピン系睡眠薬と呼びます。ベンゾジアゼピン系睡眠薬は、正しく使えば非常に効果的な薬物です。しかし、他の薬と大きく異なる特別な作用があります。それは、依存、耐性、離脱、反跳性不眠などを引き起こす作用です。
反跳性不眠 (リバウンド)
以前からあった不眠症状が薬剤の中止により強く出現することです。離脱症状の様な激しい症状ではありませんが、薬物を中止できなくなる重要な原因となります。薬を飲み忘れた日に急に眠れなくなったり、悪夢を見ることがあります。
依存、耐性、離脱、反跳性不眠などが、薬物の必要がなくなってからも、中止することが出来ず長期に服用を続けてしまう原因と考えられています。
常用量薬物依存(たとえ1錠でも軽い依存は起こります)
以前は、薬物依存は多量の薬物を服用している時に起こると考えられていました。しかし、通常の量でも軽度の依存が起きてしまい、その結果中止出来なくなることがあります。この状態を常用量依存と呼びます。
睡眠薬の減量と中止
睡眠薬は、急に中止すると、すでに説明したように離脱や、リバウンド(反跳性不眠)が出現し、かえって睡眠薬を止められなくなることがあります。減量中止は、専門家の指示のもとで行う必要がありますが、一定の条件が整っていれば、患者さんご自身で中止することが出来ます。
まず現在服用中の睡眠薬の量、種類を知る必要があります。
1.現在、睡眠薬は下記の薬物1種類1錠のみである、しかも投与量は右の量である。
この場合、減量中止は必ずしも難しくありません。
□ トリアゾラム(ハルシオン、ハルラック) 0.25 mg
□ ゾルピデム (マイスリー)5 mg
□ ルネスタ 1mg
□ エチゾラム (デパスなど) 0.5 mg
□ ブロチゾラム(レンドルミン) 0.25 mg
□ ニトラゼパム(ベンザリン、ネルボン)5 mg
□ エスタゾラム(ユーロジン) 1 mg
□ ゾピクロン(アモバン) 7.5 mg
□ リルマザホン(リスミー) 1 mg
□ ロルメタゼパム(ロラメット、エバミール)1mg
□ クアゼパム (ドラール) 15 mg
□ ニメタゼパム(エリミン) 3 mg
□ ハロキサゾラム(ソメリン) 5 mg
しかし
2.現在服用中の睡眠薬が2種類以上である、
3.睡眠薬が1錠であっても、上記の量よりも多い。
4.下記の睡眠薬を服用している。
□ フルニトラゼパム(サイレース、ロヒプノール)
5.上記の睡眠薬に加え、鎮静作用のある下記の薬物が寝る前に併用されている
□ トラゾドン(レスリン、デジレル)
□
ミルタザピン(リフレックス、レメロン)
□
レボメプロマジン(ヒルナミン、レボトミン)
□
クロルプロマジン (コントミン)
□
アミトリプチリン(トリプタノール)
2-5の場合には減量、中止には時間がかかります。専門家の指導のもとでの減量、中止が必要です。もちろん、減量しない方が良い場合もあります。
ここでは、1の使用量で、
1)
現在の睡眠が良好である
2)
中止することが不安で、なかなか中止が出来ない
3)
全身状態は健康である
4)
うつ病や他の精神疾患に現在かかっていない、過去にかかったこともない
5)
減量、中止について主治医も同意している
このような患者さんについて、減量の仕方について説明したいと思います。
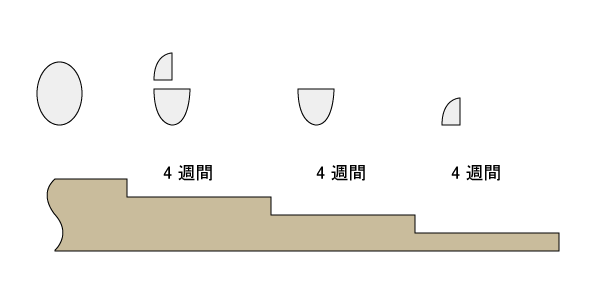
減量は少しずつ、出来るだけゆっくりとすることがポイントです。最も早くても4週間に4分の1の減量をお勧めします。また、多くの場合、減量時にリバウンド(寝付けない、中途覚醒、早朝覚醒、悪夢、目覚めた時の不快感、日中の不安感など)が起きます。リバウンド自体は治療の必要のない正常な反応であること、リバウンドは長く続かないこと(1週間は我慢する)、などを知識として予め知っておくことが重要です。錠剤は、まず半分にする必要があります。市販のピルカッターを使用すると良いでしょう。ピルカッターは通販、調剤薬局で購入出来ます。ピルカッターの実際の写真を下に示しました。

減量の実際
ここでは、ハルシオン0.25mgを毎日1錠服用している患者さんの減量について説明します。まずピルカッターで錠剤を半分にします。半分の錠剤をさらに半分、つまり4分の1にします。半分の錠剤と4分の1の錠剤を床に入る30分前に服用します。つまり、4分の3の量から減量を開始します。まず、4分の3の量に減量します。減量して2,3日は睡眠が悪化する可能性もありますが、これはリバウンドという正常の反応です2,3日で睡眠が改善します。この量を少なくとも4週間服用します。睡眠が安定していることを確認して、次は、半分の量に減量します。ここでも数日間リバウンドが起きます。この量を4週間服用します。なお、睡眠が安定するまでは次の減量をしないで下さい。次は、4分の1の量に減量します(4分の1の量はうまく錠剤が切れないこともあります、その場合大きい方の錠剤を用いて下さい)。この量で4週間以上服用し、睡眠が安定した段階で、最後に睡眠薬を中止します。中止後には不眠の悪化、悪夢などのリバウンドが起こりますが、これを乗り越えてしまえば大丈夫です。その後は、必要であれば不眠に対する認知行動療法を行って下さい(本ホームページの精神療法のメニューを参考にして下さい)。